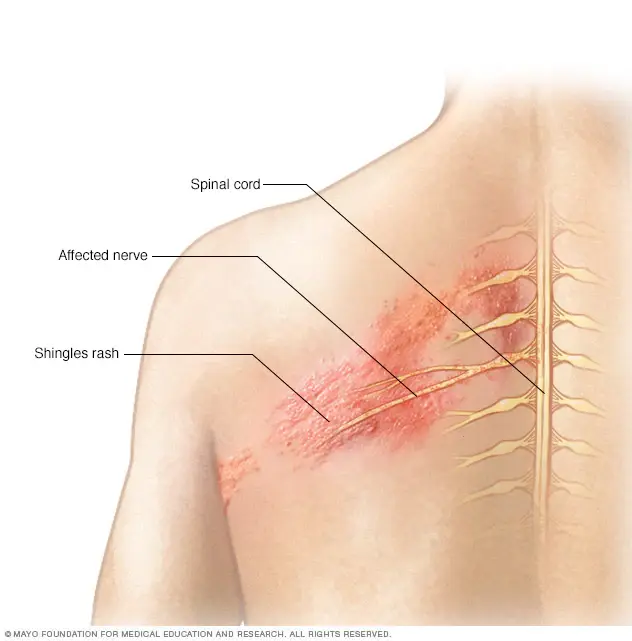
Как распознать постгерпетическую невралгию в грудном отделе
Постгерпетическая невралгия (ПГН) — одно из наиболее распространённых осложнений после опоясывающего лишая (herpes zoster), особенно у пациентов старше 50 лет. Часто она проявляется в грудной зоне, где проходят межрёберные нервы. Диагностика этого состояния затруднена тем, что симптомы легко спутать с другими причинами боли, особенно кардиологического или мышечно-скелетного характера.
Рассмотрим мини-кейс: мужчина 61 года перенёс опоясывающий лишай два месяца назад. Сыпь зажила, но в одной стороне грудной клетки сохраняется мучительная жгучая боль, особенно при лёгком прикосновении одежды. Боль не уходит, мешает спать и эмоционально истощает пациента. Это классическая картина постгерпетической невралгии.
Основные признаки, указывающие на ПГН:
- Тип боли: жгучая, стреляющая, похожая на ощущение ожога. Часто сопровождается чувством онемения, покалывания, гиперчувствительности — даже лёгкое прикосновение к коже вызывает резкий дискомфорт.
- Локализация: боль односторонняя, распространяется по ходу межрёберных нервов. Визуально — “полоса” на туловище, как лента вдоль ребра.
- Временной фактор: возникает через 1–3 месяца после герпетической сыпи и может сохраняться от нескольких недель до лет.
- Состояние кожи: часто остаются пигментные пятна, участки “застывшей” кожи, иногда рубцевание. Зуд и гиперестезия (боль при касании) — общие спутники.
Чтобы распознать ПГН на фоне других болей в грудной зоне, полезно сравнить типичные отличия:
- ПГН: Боль постоянная, чаще жгучая, поверхностная, чувствительность кожи повышена. Связь с перенесённым herpes zoster. Не зависит от физической нагрузки или положения тела.
- Боль при остеохондрозе: Ноющая, с иррадиацией в лопатку или руку, усиливается при движении, наклоне.
- Кардиалгия (сердечная боль): Сжимающая, давящая, появляется при физической нагрузке, купируется нитроглицерином.
- Миозит (воспаление мышц): Местная болезненность, ограничение подвижности, усиливается при пальпации мышц.
Группы риска:
- Пациенты старше 60 лет — у 40–70% развивается ПГН после zoster-инфекции.
- Люди с : при ВИЧ, после химиотерапии, при диабете, при приеме глюкокортикоидов.
- Тяжёлое течение герпеса: обширные высыпания, позднее начало противовирусной терапии — увеличивают риск поражения нервов.
Если боль сохраняется более 4 недель после заживления сыпи, особенно в зоне грудной клетки, стоит заподозрить постгерпетическую невралгию и обратиться к врачу. Самодиагностика опасна, поскольку подобные по локализации боли могут быть симптомом стенокардии, тромбоэмболии лёгочной артерии или панкреатита.
Почему развивается постгерпетическая невралгия и при чём тут нервная ткань
Вирус Varicella zoster, вызывающий ветряную оспу и опоясывающий лишай, остаётся пожизненно в организме. После первичной инфекции (обычно в детстве) вирус замирает в ганглиях спинного мозга. При снижении иммунного контроля (с возрастом или из-за заболеваний) он активируется и поражает чувствительные нервы.
Опоясывающий лишай сопровождается сыпью и жгучей болью — результат воспаления и гибели чувствительных нейронов. Но даже после исчезновения сыпи повреждённая нервная ткань может продолжать транслировать болевой сигнал в мозг — без внешнего раздражителя. Это и называется постгерпетической невралгией.
Чтобы понять, как работает этот механизм, представьте телефонную линию. Если провода изношены, связь искажается и возникают фантомные звуки. В нашем случае — фантомная боль, вызванная неправильной обработкой сигналов в повреждённой нервной системе.
На уровне нейрофизиологии задействовано несколько ключевых процессов:
- Деструкция нейронов: вирус разрушает аксоны — длинные отростки нервных клеток. На месте повреждений образуются патологические электрические активности.
- Сенситизация рецепторов: чувствительные окончания гиперактивны, сигнализируют о боли даже при минимальном раздражении. Это объясняет почему кожа на месте бывшей сыпи "горит" от прикосновения ткани одежды.
- Центральная сенситизация: мозг "учится" воспринимать боль как норму. На поздней стадии даже отсутствие сигналов с периферии может не остановить восприятие боли.
Чаще всего ПГН поражает грудную зону. Причины кроются в особенностях иннервации: межрёберные нервы тесно связаны с ганглиями грудного отдела позвоночника, где вирус предпочитает "дожидаться выхода". Кроме того, грудная кожа интенсивно иннервирована, что делает любой воспалительный процесс здесь особенно болезненным.
Исследования показывают, что в грудной области болевая активность при ПГН в среднем выше, чем в лицевых или поясничных зонах. Кроме того, пациенты с поражением грудного отдела чаще описывают боль как постоянную и более затрудняющую повседневную активность — от дыхания до сна на боку.
Диагностика: что должен проверить врач и что может сделать сам пациент
Прежде всего, ключевым в диагностике постгерпетической невралгии является анамнез. Врач должен проанализировать:
- Был ли ранее эпизод опоясывающего лишая: где была сыпь, как долго длилась, какие ощущения её сопровождали.
- Когда началась боль — со временем появления высыпаний, параллельно или уже после.
- Локализация боли: соответствует ли зонам иннервации.
- Длительность и качество симптомов: постоянная или эпизодическая боль, усиливается ли при прикосновении, движении, дыхании.
Какие специалисты участвуют в диагностике:
- Невролог — основной специалист по патологии нервной системы и болевых синдромов.
- Терапевт — первый рубеж оценки, может направить к профильному врачу.
- Дерматолог — при сохранении кожных проявлений или сомнении в диагнозе.
В ряде случаев назначают инструментальные и лабораторные методы:
- Неврологическое тестирование: определение чувствительности, выявление триггерных точек, оценка рефлексов.
- УЗИ нервных стволов — позволяет выявить структурные повреждения, отёк, гипоэхогенные зоны.
- ПЦР или ИФА: подтверждение активности вируса Varicella zoster, если остаются сомнения.
Что пациент может делать самостоятельно:
- Вести дневник болей: время, интенсивность, провоцирующие факторы.
- Отмечать зоны аллодинии — болезненной реакции на нормальное касание.
- Фиксировать сон, стресс, усталость — они тесно связаны с усилением болевых ощущений.
Полезный чек-лист для пациента перед приёмом врача:
- Когда впервые появилась боль? Сколько времени прошло с момента сыпи?
- Опишите боль: чем она ощущается — жжением, покалыванием, онемением?
- Где именно локализована боль? С одной или обеих сторон?
- Что усиливает неприятные ощущения? Движение, одежда, дыхание?
- Что Вы уже пробовали для облегчения: медикаменты, мази, физиотерапию?
Как лечат постгерпетическую невралгию в грудной зоне: от таблеток до инъекций
Терапия постгерпетической невралгии в грудном отделе — это всегда марафон, не спринт. Быстрые результаты — редкость. Цель лечения — контролировать боль, вернуть качество жизни, предотвратить хронизацию. Подход зависит от тяжести симптомов, их длительности, возраста пациента и реакции на начальную терапию. Ниже — практический обзор того, что действительно применяется и какие методы имеют доказанную эффективность.
1. Противосудорожные препараты (антиконвульсанты):
- Габапентин и прегабалин — золотой стандарт терапии при ПГН.
- Эффективны при нейропатической боли за счёт подавления перевозбуждённых нервных клеток.
- Препараты требуют титрации дозы: начальная низкая, с постепенным увеличением под контролем врача.
- Ожидаемый эффект — снижение интенсивности боли через 1–2 недели от старта терапии.
2. Трициклические антидепрессанты:
- Амитриптилин, нортриптилин — используются в низких дозах, преимущественно при ночной боли и нарушении сна.
- Механизм: блокировка обратного захвата серотонина и норадреналина, стабилизация болевых путей мозга.
- Эффективность сравнима с габапентином, но чаще вызывают побочные эффекты у пациентов старшего возраста (сухость, головокружение).
3. Местные обезболивающие средства:
- Лидокаиновый пластырь 5%: накладывается на болезненный сегмент, особенно эффективен при поверхностных болях и аллодинии.
- Капсаициновый крем или пластырь (Qutenza): применение в условиях клиники под контролем врача, вызывает десенситизацию рецепторов боли. Может вызвать жжение в первые часы, но даёт стойкий эффект на 2–3 месяца.
4. Обезболивающие (анальгетики):
- НПВС типа ибупрофена неэффективны при нейропатической боли. Могут кратковременно облегчать состояние в остром периоде.
- Традиционные анальгетики уровня парацетамола часто используются как вспомогательные средства.
- Опиоиды (трамадол) — в строго контролируемых случаях и лишь при других неэффективных методах. Постоянный приём не рекомендуется из-за зависимости, толерантности и побочных эффектов.
5. Блокада поврежденных нервов:
Блокады в области поражённого нерва — один из самых эффективных методов, особенно если боль сохраняется более 3 месяцев. Используется местный анестетик с добавлением кортикостероидов. В зависимости от локализации, проводятся под контролем УЗИ или флюороскопии, ни в коем случае нельзя делать блокаду без использования навигации (в слепую). Эффективность — до 70 - 80%, особенно при сочетании с системной нейропатической терапией и физиотерапией.
6. Радиочастотная абляция и криоаналгезия
В тех случаях, когда блокада дает краткосрочный результат, применяется интервенционная терапия следующего уровня. Врач под контролем ультразвука и рентгена подводит специальный зонд к пораженным нервам, которые являются источником болевого синдрома . Кончик зонда нагревается ( при радиочастотной абляции) или охлаждается при криоаналгезии и чувствительные нервы разрушаются, что приводит к длительному обезболиванию. Этот метод позволяет убрать боли на срок 9-12 месяцев и более, даже в самых тяжелых случаях.
7. Психотерапевтическая помощь:
- Психологическая перегрузка (тревога, депрессия, бессонница) усиливают восприятие боли через нарушение работы центральной нервной системы.
- Когнитивно-поведенческая терапия, техники релаксации, обучение навыкам контроля боли — рекомендованные элементы комплексного лечения.
Продолжительность терапии и ожидания:
- У некоторых пациентов боль проходит в течение 2–4 месяцев, при более тяжёлых формах — длится до года и дольше.
- Критически важно начать терапию раньше — в первые 3 месяца после появления ПГН симптомы легче поддаются контролю.
- При тяжёлых случаях и в пожилом возрасте возможно проведение поддерживающей терапии: низкие дозы антиконвульсантов, физиотерапия курсами несколько раз в год.
Что важно знать:
- Нет универсального препарата от ПГН — лечение всегда подбирается индивидуально, с учётом чувствительности нервной системы, жизненного ритма и сопутствующих заболеваний.
- Самолечение, особенно с использованием гормональных мазей или обезболивающих без рецепта, зачастую бесполезно и откладывает начало эффективной терапии.
Лечение постгерпетической невралгии — комплексный процесс. Оно требует взаимодействия пациента с врачом, готовности к подбору препаратов, учёта состояния нервной системы и эмоционального фона. При грамотном подходе ПГН значительно уменьшается или полностью уходит, даже если изначально боль казалась беспросветной.
Если вас беспокоят нейропатические боли в грудной клетке или подозреваете у себя постгерпетическую невралгию, важно начать лечение как можно раньше!
✅ Точная диагностика и персонализированное лечение
✅ Современные методы терапии без операции
✅ Эффективное восстановление
📞 Запишитесь на консультацию к доктору Александру Гибатулину – специалисту по лечению постгерпетической невралгии.
Для записи на прием или получения предварительной консультации напишите мне в WhatsApp +7 (914) 689-29-84
✅ Точная диагностика и персонализированное лечение
✅ Современные методы терапии без операции
✅ Эффективное восстановление
📞 Запишитесь на консультацию к доктору Александру Гибатулину – специалисту по лечению постгерпетической невралгии.
Для записи на прием или получения предварительной консультации напишите мне в WhatsApp +7 (914) 689-29-84